Prévention de l’ensemble des troubles causés par l’alcoolisation fœtale
R. Louise Floyd, RN, DSN, Clark Denny, Ph.D., Mary Kate Weber, MPH
Centers for Disease Control and Prevention, National Center on Birth Defects and Developmental Disabilities, États-Unis
Introduction
La littérature scientifique portant sur la consommation d’alcool durant la grossesse et la vaste gamme de conséquences qui y sont associées a pris beaucoup d’ampleur, élargi sa portée et témoigné de la compréhension croissante que nous avons de cette problématique depuis le premier article sur le syndrome d’alcoolisation fœtale (SAF) paru aux États-Unis, dans une édition de 1973 de The Lancet.1 En 1996, l’Institute of Medicine (IOM) a publié un rapport mandaté par le Congrès et effectué par le Comité pour l’étude du syndrome d’alcoolisation fœtale, qui passait en revue et résumait les connaissances à ce sujet accumulées jusqu’au milieu des années 1990. Ce rapport fondamental contenait des recommandations concernant le diagnostic, l’épidémiologie, la prévention et le traitement du SAF.2 Le comité recommandait que les anomalies congénitales et les déficiences développementales attribuées à l’exposition prénatale à l’alcool soient groupées en 4 catégories : le syndrome d’alcoolisation fœtale (SAF), le syndrome d’alcoolisation fœtale partiel (PSAF), le trouble neurodéveloppemental lié à l’alcool (TNDLA) et les anomalies congénitales et les troubles développementaux liés à l’alcool. En 2004, l’expression « Ensemble des troubles causés par l’alcoolisation fœtale (ETCAF) » a été adoptée comme expression générique pour décrire la vaste gamme de troubles d’apprentissage et de déficiences physiques, mentales et comportementales qui peuvent résulter de la consommation d’alcool durant la grossesse, incluant les quatre conditions énumérées ci-dessus.3 Le trouble le plus étudié de cet ensemble est le syndrome d’alcoolisation fœtale. Les estimations actuelles de la prévalence du SAF aux États-Unis varient de 0.2 à 2 cas sur 1000 naissances vivantes.4,5,6 On estime généralement que la prévalence de l’ensemble des troubles est trois fois plus grande que celle du SAF.7 Dans un rapport, le coût à vie du SAF a été estimé à 2 millions de dollars par cas.8 Les ministères fédéraux, les universités et les associations professionnelles font actuellement beaucoup d’efforts pour trouver des moyens efficaces de combattre ce problème de santé publique évitable qui affecte les enfants, les familles et la société américaine. Cet article présente un bref survol de cette problématique, ses défis et des solutions potentielles pour sa prévention.
Sujet
Les résultats d’une enquête des Centers for Disease Control and Prevention (CDC ou Centres pour la prévention et le contrôle des maladies) faite avec le Behavioral Risk Factor Surveillance System (BRFSS ou système de surveillance des facteurs de risque comportementaux) montrent qu’aux États-Unis, les taux élevés de consommation d’alcool chez les femmes en âge de procréer (18-44 ans) forment une tendance à long terme. Entre 1991 et 2005, environ 55 % des femmes qui n’étaient pas enceintes et 11 % des femmes qui l’étaient ont rapporté avoir consommé de l’alcool au cours du mois précédant l’enquête.9 Ce qui est particulièrement préoccupant, c’est que parmi celles qui ont rapporté avoir consommé de l’alcool, 13 % des femmes qui n’étaient pas enceintes et 2 % de celles qui l’étaient ont rapporté avoir vécu au moins un épisode de consommation excessive (« binge drinking » ou intoxication alcoolique aiguë), défini dans la banque de données comme la prise de cinq consommations ou plus lors d’une même occasion. Une autre étude a rapporté que les intoxications alcooliques aiguës avaient augmenté entre 1993 et 2001, la moyenne estimée en 2001 étant de 37 épisodes pour chaque femme en âge de procréer qui avait rapporté avoir vécu au moins une intoxication.10 Parmi les femmes entre 18 et 44 ans, le taux d’intoxications alcooliques aiguës a continué à augmenter de 11.9 % en 2001 à 12.4 % en 2002 et 13,0 % en 2003. Entre 2001 et 2003, les femmes qui ont rapporté avoir vécu des épisodes d’intoxication en ont rapporté en moyenne trois par mois. Les taux d’intoxications les plus élevés se trouvaient parmi les femmes âgées de 18 à 24 ans.11
En 2004, le National Institute on Alcohol Abuse and Alcoholism (NIAAA) a recommandé une nouvelle définition de l’intoxication alcoolique aiguë (« binge drinking ») pour les femmes : la prise de quatre consommations alcoolisées ou plus au cours d’une période de 2 heures.12
La figure 1 montre la prévalence de la consommation d’alcool et des intoxications alcooliques aiguës au cours des 30 jours précédant l’enquête entre 2005 et 2009 chez les femmes américaines âgées de 18 à 44 ans. La graphique inclut des données prises avant et après que le BRFSS ait adopté la nouvelle définition de l’intoxication alcoolique aiguë proposée par le NIAAA. Comme le montre la figure, la prévalence de la consommation d’alcool rapportée a peu varié et s’est maintenue autour de 50 % pour les cinq années. Tel qu’attendu, la prévalence des intoxications alcooliques aiguës a augmenté de 11.0 % en 2005 à 14.8 % en 2006 lorsque la définition de l’intoxication est passée de cinq consommations ou plus à quatre consommations ou plus lors d’une même occasion. Ceci suggère que les enquêtes qui utilisent encore le seuil de cinq consommations pour définir l’intoxication chez les hommes et les femmes pourraient potentiellement sous-estimer l’étendue de la consommation à risque chez les femmes. De 2006 à 2009, la prévalence de l’intoxication alcoolique aiguë a varié légèrement entre 14 et 15 %. Le graphique illustre des données obtenues auprès de répondants au BRFSS qui vivaient dans les 50 États américains et le District de Columbia. Les niveaux de consommation d’alcool observés au cours des trente derniers jours et la fréquence des intoxications alcoolique aiguës en particulier présentent un risque important, parce qu’environ la moitié des grossesses aux États-Unis ne sont pas planifiées.13 De plus, plusieurs femmes ne réalisent pas qu’elles sont enceintes au début de leur grossesse et peuvent continuer à consommer de l’alcool au cours des premières semaines de gestation.
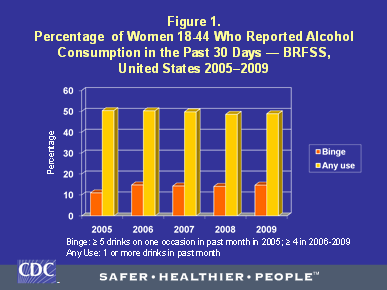
Figure 1. Proportion de femmes âgées de 18 à 44 ans qui ont rapporté avoir consommé de l’alcool au cours des 30 jours précédant l’enquête– BRFSS, États-Unis, 2005 à 2009.
Les études font état de différences marquées entre les taux de consommation d’alcool des femmes enceintes et ceux des femmes en âge de procréer qui ne le sont pas, parce que la plupart des femmes réduisent leur consommation d’alcool lorsqu’elles découvrent qu’elles sont enceintes.14,15 Une étude danoise a montré que le taux d’intoxications alcooliques aiguës rapportées pendant la grossesse atteint un sommet à la troisième semaine de grossesse et continue par la suite à décliner jusqu’à la septième semaine, après laquelle des intoxications alcooliques aiguës sont rarement rapportées.16 Une étude canadienne a montré que les femmes ne modifient pas leurs habitudes de consommation pendant la période où elles essaient de concevoir un enfant, mais la quantité d’alcool consommée, la fréquence de consommation et les épisodes d’intoxications alcooliques aiguës déclinent significativement après la confirmation de la grossesse. Les auteurs ont conclu que les messages publics et les informations touchant la période précédant la conception devraient davantage insister sur les risques de la consommation d’alcool pendant les périodes où une grossesse pourrait survenir (activité sexuelle sans contraception).17
Problèmes
Alors que des progrès ont été faits en prévention, il semble que les femmes ne reçoivent pas toujours des informations cohérentes à propos de la consommation d’alcool durant la grossesse. Par exemple, dans une étude, les femmes ont rapporté qu’elles reçoivent à ce sujet des messages contradictoires de leur famille, de leurs amis et des professionnels de la santé qu’elles consultent, particulièrement en ce qui concerne les types d’alcool pouvant être consommés et la quantité qui est considérée dangereuse.18 Tel que mentionné précédemment, l’exposition prénatale à l’alcool survient communément aux États-Unis, où une femme enceinte sur huit rapporte avoir consommé de l’alcool pendant sa grossesse.9 Ce comportement, bien que modifiable, persiste dans la population malgré les conseils et recommandations des experts qui demandent aux femmes enceintes, planifiant une grossesse ou pouvant devenir enceintes de s’abstenir de consommer de l’alcool. Ces avis d’experts incluent ceux qui proviennent de la réédition de 2005 du Surgeon General’s Advisory on Alcohol Use in Pregnancy (une recommandation émise par le principal expert en santé publique du gouvernement fédéral américain),19 des Department of Health and Human Services’ Dietary Guidelines for Americans (lignes directrices du ministère de la santé des États-Unis en matière d’alimentation),20 de l’American College of Obstetricians and Gynecologists (Collège américain des obstétriciens et gynécologues) et de l’American Academy of Pediatrics (Académie américaine de pédiatrie)21 et du Guide du clinicien du National Institute on Alcohol Abuse and Alcoholism (l’Institut national sur l’abus d’alcool et l’alcoolisme).22 Alors qu’on observe en général une réduction significative de la consommation d’alcool une fois que la grossesse a été confirmée, des données montrent aussi que plusieurs femmes consomment de l’alcool alors qu’elles essaient de concevoir et continuent de le faire après la confirmation de la grossesse. Dans une étude basée sur un échantillon national de femmes en âge de procréer, 45 % des femmes ont rapporté qu’elles avaient consommé de l’alcool au cours des trois mois précédant la confirmation de leur grossesse. Parmi ces femmes, 60 % ont aussi rapporté avoir appris qu’elles étaient enceintes entre leur quatrième et leur sixième semaine de grossesse.23 Dans une autre étude, 50 % des femmes qui essayaient de concevoir ont rapporté qu’elles continuaient à consommer de l’alcool.17
Contexte de la recherche
Le rapport de l’IOM publié en 1996 proposait un modèle de prévention du SAF basé sur trois niveaux : la Prévention Universelle de l’abus d’alcool maternel, la Prévention Sélective de l’abus d’alcool maternel et la Prévention Recommandée du SAF.
- La Prévention Universelle est axée sur la sensibilisation de la population en général et des femmes en particulier quant aux conséquences de la consommation d’alcool durant la grossesse. Les exemples de ce type de prévention incluent les campagnes publicitaires, les étiquettes sur les boissons alcoolisées et les recommandations nationales.
- Les stratégies de Prévention Sélective ciblent des sous-groupes de la population féminine qui sont reconnus comme étant plus à risque de consommer de l’alcool pendant la grossesse. Des exemples de ce type de stratégie incluent le dépistage ciblé et des interventions brèves adaptées au sous-groupe spécifique.
- La Prévention Recommandée inclut de multiples stratégies d’identification de cas d’abus d’alcool par la mère, les interventions brèves, les traitements formels, les traitements à long terme et la convalescence. Plusieurs des stratégies utilisées dans les trois niveaux de prévention proposés ont fait l’objet de recherches et il a été établi que le dépistage rapide jumelé à une brève intervention (DBI ou « alcohol screening and brief intervention – SBI ») et les interventions brèves complètes sont les stratégies qui entraînent le plus systématiquement des réductions de la consommation d’alcool. Le United States Preventive Services Task Force (USPSTF) a effectué des revues rigoureuses des recherches sur le DBI et a conclu qu’il devrait être utilisé dans les milieux de soins primaires auprès des adultes qui éprouvent des problèmes de consommation d’alcool, dont les femmes en âge de procréer, qu’elles soient enceintes ou non. Tout en reconnaissant le nombre limité d’études sur le DBI effectuées auprès de femmes (enceintes ou non), les chercheurs ont conclu que ses bénéfices en termes de réduction des abus d’alcool dépassaient les préjudices potentiels qu’il pourrait causer.24 Des études récentes sur des DBI efficaces auprès de femmes enceintes ou désirant concevoir ont été publiées depuis que les recommandations de l’USPSTF ont été émises.25,26,27 Plusieurs de ces études ont employé des outils de dépistage brefs qui avaient été développés précédemment, comme le T-ACE, le TWEAK, l’AUDIT et, plus récemment, l’AUDIT-C. Une description plus exhaustive des études effectuées dans le cadre de chacun des trois niveaux de prévention est fournie dans le rapport Reducing Alcohol-Exposed Pregnancies: A Report of the National Task Force on Fetal Alcohol Syndrome and Fetal Alcohol Effect.28 Cependant, pour réaliser une revue systématique des interventions destinées à réduire la consommation d’alcool chez les femmes enceintes ou qui prévoient le devenir, le Cochrane Collaboration a trouvé en 2009 seulement quatre études publiées entre les années ciblées dans sa recherche (1966-2007) qui rencontraient ses exigences d’inclusion. Le groupe a conclu que la petite taille des échantillons, les différences méthodologiques entre les études, les contradictions et incohérences dans les résultats et d’autres problèmes rendaient difficile l’établissement de fondements scientifiques permettant d’émettre des recommandations. La revue a donc établi la nécessité de réaliser d’autres études de qualité auprès de la population de femmes enceintes ou désirant concevoir.29
Questions clés pour la recherche et lacunes de la recherche
Pour aborder des problématiques importantes qui, comme le SAF, peuvent affecter la santé des individus tout au long de leur vie, il faut obtenir une grande compréhension du problème et des raisons pour lesquelles il devrait nous préoccuper, des facteurs de risque qui y sont associés, de ses effets sur la santé, de son impact économique, et, surtout, de ce qui peut être fait pour l’affronter. Alors qu’il existe un consensus quant aux manifestations saillantes du SAF, les estimés du nombre d’enfants affectés de ce syndrome varient largement, tel que mentionné précédemment.6 Des systèmes de surveillance efficaces à l’échelle de la population doivent être développés pour évaluer l’impact de la sensibilisation visant à contrer l’exposition prénatale à l’alcool et pour créer la volonté et le support publics nécessaires à la prévention de l’ETCAF. Des travaux formatifs récents dans ce domaine suggèrent que des idées fausses concernant la consommation d’alcool durant la grossesse continuent de circuler et que les femmes ne reçoivent pas des messages clairs et cohérents à ce sujet. Des efforts seront nécessaires pour mieux encadrer ces messages dans le contexte actuel où les femmes reçoivent parfois des avis contradictoires de la part des professionnels de la santé, de leurs amis, de leur famille et des médias.30 Plus de recherches seront aussi nécessaires pour améliorer notre compréhension des connaissances, attitudes et opinions des femmes à propos de la consommation d’alcool pendant la grossesse et du rôle que joue l’alcool dans la vie des femmes en âge de procréer. Ces informations pourraient aider à développer les recommandations relatives aux risques et conséquences de la consommation d’alcool pendant la grossesse, recommandations dont le contenu et le ton doivent être appropriés pour diverses populations de femmes. Aussi, malgré les taux préoccupants de consommation d’alcool chez les femmes en âge de procréer, le dépistage des abus d’alcool chez les patientes féminines ne fait pas partie des normes de soins universelles des professionnels de la santé. L’éducation et la formation continue des professionnels et intervenants sur l’ETCAF et les risques associés à la consommation d’alcool durant la grossesse constituent une composante importante des activités de prévention de l’ETCAF. Pour construire une base scientifique plus solide quant aux meilleurs moyens de prévenir l’exposition prénatale à l’alcool, plus de recherche-intervention sera nécessaire pour évaluer l’efficacité du DBI et d’autres stratégies de prévention chez les femmes qui pourraient devenir enceintes, planifient une grossesse ou sont enceintes.
Le message aux femmes émis en 2005 par le U.S. Surgeon General Advisory recommandait aux femmes enceintes ou planifiant une grossesse de s’abstenir de consommer de l’alcool. Des questionnements concernant cet avis sont apparus chez les intervenants et les femmes qui boivent seulement occasionnellement de l’alcool et continuent à le faire de façon légère à modérée durant leur grossesse. Malheureusement, la recherche scientifique concernant l’impact de la consommation d’alcool légère à modérée sur le fœtus inclut des études ayant obtenu des résultats variables et des conclusions contradictoires. Il est donc clair que plus de recherches seront nécessaires pour mieux comprendre le risque entraîné par une consommation d’alcool légère à modérée pendant la grossesse.
Les tendances en ce qui a trait à la consommation d’alcool sont restées constantes et élevées chez les femmes en âge de procréer, ce qui suggère que les messages de prévention actuels n’atteignent peut-être pas les femmes qu’ils visent plus spécifiquement, ne soient pas jugés crédibles, ou s’opposent à des messages contradictoires ou erronés provenant d’autres sources (par ex., les médias, les professionnels de la santé, certaines sources sur internet). L’obtention d’un consensus basé sur une revue approfondie des résultats scientifiques obtenus pourrait grandement aider à rendre cohérent l’ensemble des avis et stratégies pratiques disponibles pour aider les femmes à éviter l’exposition prénatale à l’alcool, qui peut mener à l’ETCAF.
Conclusions
Notre compréhension des aspects biomédicaux et épidémiologiques de l’ETCAF et des stratégies de prévention de ce problème de santé publique a grandi de façon exponentielle au cours des 38 dernières années.31 Malgré les connaissances acquises, les femmes en âge de procréer (enceintes ou non) rapportent actuellement des niveaux de consommation d’alcool similaires à ceux de 1991. Le défi fondamental à ce point sera donc de combler les lacunes qui nous empêchent de (1) transmettre les connaissances acquises aux professionnels de la santé de première ligne et (2) convaincre le public de la menace que pose la consommation d’alcool chez les femmes en âge de procréer et des risques de l’exposition prénatale à l’alcool pour le fœtus. Il est d’une importance capitale d’enseigner aux professionnels de la santé dans les milieux de soins primaires comment dépister, offrir de brèves interventions et référer les femmes qui sont à risque de consommer de l’alcool pendant leur grossesse.
Avertissement : Les résultats et conclusions de ce rapport sont ceux des auteurs et ne représentent pas nécessairement la position officielle des Centers for Disease Control and Prevention.
Références
- Jones KL, Smith DW, Ulleland CN, Streissguth AP. Pattern of malformation in offspring of chronic alcoholic mothers. Lancet. 1973;1(7815):1267-1271.
- Stratton KR, Howe C, Battaglia F. editors. Fetal alcohol syndrome: Diagnosis, epidemiology, prevention , and treatment. Washington, DC: National Academy Press; 1996.
- Bertrand J, Floyd RL, Weber MK, O’Connor M, Riley EP, Johnson KA, Cohen DE, National Task Force on Fetal Alcohol Syndrome and Fetal Alcohol Effect. Guidelines for referral and diagnosis. Atlanta, GA: Centers for Disease Control and prevention; 2004.
- CDC. Fetal alcohol syndrome—Alaska, Arizona, Colorado, and New York, 1995-1997. MMWR. 2002;51:433-435.
- CDC. Surveillance for fetal alcohol syndrome using multiple sources – Atlanta, Georgia, 1981-1989. MMWR. 1997;46:1118—20.
- May PA, Gossage JP. Estimating the prevalence of fetal alcohol syndrome: a summary. Alcohol Res Health. 2001;159-167.
- Sampson PD, Streissguth AP, Bookstein FL, Little RE, Clarren SK, Dehaene P, et al. Incidence of fetal alcohol syndrome and prevalence of alcohol-related neurodevelopmental disorder. Teratology. 1997;56(5):317-26.
- Lupton C, Burd L, Harwood R. Cost of fetal alcohol spectrum disorders. Am J Med Genet C. 2004;127C:42-50.
- CDC. Alcohol use in pregnant and non-pregnant women of childbearing age – United States, 1991-2005. MMWR. 2010; 58(19):529-532.
- Naimi TS, Brewer RD, Mokdad A, Denny C, Serdula MK, Marks JS. Binge drinking among US adults. JAMA. 2003;289(1):70-75.
- Tsai J, Floyd RL, Bertrand J. Tracking binge drinking among U.S. childbearing-age women. Preventive Medicine. 2007b;44:298-302.
- NIAAA. Binge drinking defined. Newsletter, Winter 2004, Number 3. National Institute on Alcohol Abuse and Alcoholism, National Institutes of Health. Rockville, Maryland: U.S. Department of Health and Human Services.
- Finer LB, Henshaw SK. Disparities in rates of unintended pregnancy in the United States, 1994 and 2001. Perspectives on Sexual and Reproductive Health. 2006;38(2):90-96.
- Ebrahim SH, Diekman ST, Decoufle P, Tully M, Floyd RF. Pregnancy-related alcohol use among women in the United States, 1988-95. Prenatal Neonat Med. 1999;4:39-46.
- Ebrahim SH, Diekman ST, Floyd RL, Decoufle P. Comparison of binge drinking among pregnant and non-pregnant women, United States, 1991-1995. Am J Obstet Gynecol 1999;180:1-7.
- Kesmodel U. Binge drinking in pregnancy- frequency and methodology. American Journal of Epidemiology. 2001;154(8):777-782.
- Tough S, Tofflemire K, Clarke M, Newburn-Cook C. Do women change their drinking behaviors while trying to conceive? An opportunity for preconception counseling. Clinical Medicine & Research. 2006;4(2):97-105.
- Glik D, Prelip M, Myerson A, & Eilers K. Fetal alcohol syndrome prevention using community-based narrowcasting campaigns. Health Promotion Practice. 2008; 9(1):93-103.
- U.S. Department of Health and Human Services. Advisory on alcohol use in pregnancy; Feb 2005 Disponible sur le site: http://www.surgeongeneral.gov/pressreleases/sg02222005.html. Consulté le 1er août 2011.
- U.S. Department of Agriculture and U.S. Department of Health and Human Services. Dietary Guidelines for Americans, 2010. 7th Edition, Washington, DC: U.S. Government Printing Office, December 2010.
- Guidelines for perinatal care. 5th ed. Elk Grove Village (IL): American Academy of Pediatrics; Washington, DC: American College of Obstetricians and Gynecologists; 2002.
- U.S. Department of Health and Human Services. Helping patients who drink too much: A clinician’s guide. Updated 2005 edition. NIH Publication No. 07-3769. Revised January 2007.
- Floyd RL, Decoufle P, Hungerford DW. Alcohol use prior to pregnancy recognition. Am J Prev Med. 1999;17(2): 101-107.
- U.S. Preventive Services Task Force. .Screening and behavioral counseling interventions in primary care to reduce alcohol misuse: recommendation statement. Ann Intern Med 2004;140:554-6.
- Chang et al. Brief interventions for prenatal alcohol use: a randomized trial. Obstetrics & Gynecology.2005; 105:991-8.
- O’Connor M, Whaley SE. Brief intervention for alcohol use by pregnant women. AJPH. 2007;97(2): 252-8.
- Floyd RL, Sobell M, Valesquez M, et al. Preventing alcohol-exposed pregnancies: a randomized controlled trial. Am J Prev Med. 2007;32(1):1-10.
- Barry KL, Caetano R, Chang G, DeJoseph MC, Miller LA, O’Connor MJ, Olson HC, Floyd RL, Weber MK, DeStefano F, Dolina S, Leeks K, National Task Force on Fetal Alcohol Syndrome and Fetal Alcohol Syndrome and Fetal Alcohol Effect. Reducing alcohol-exposed pregnancies: A report of the National Task Force on Fetal Alcohol Syndrome and Fetal Alcohol Effect. Atlanta, GA: Centers for Disease Control and Prevention: December 2008.
- Stade BC, Bailey C, Dzendoletas D, Sgro M, Dowswell T, Bennetttt D. Psychological and/or educational interventions for reducing alcohol consumption in pregnant women and women planning pregnancy. Cochrane Database of Systematic Reviews. 2009, Issue 2. Art. No.:CD004228.DOI:10.1002/14651858.CD004228.pub2.
- Elek E., Harris S., Squire C., Margolis M. Formative focus groups on alcohol consumptions during pregnancy: Executive Summary. (2010) Unpublished report to CDC.
- Thomas JD, Warren KR, Hewitt BG. Fetal alcohol Spectrum Disorders – From research to policy. Alcohol Research & Health. 2010;33(1 and 2):118-126.
Pour citer cet article :
Floyd RL, Denny C, Weber MK. Prévention de l’ensemble des troubles causés par l’alcoolisation fœtale. Dans: Tremblay RE, Boivin M, Peters RDeV, eds. O’Connor MJ, éd. thème. Encyclopédie sur le développement des jeunes enfants [en ligne]. https://www.enfant-encyclopedie.com/syndrome-dalcoolisation-foetale-saf/selon-experts/prevention-de-lensemble-des-troubles-causes-par. Publié : Novembre 2011. Consulté le 15 mai 2026.
Texte copié dans le presse-papier ✓