Évaluation clinique des sujets affectés par l’ensemble des troubles causés par l’alcoolisation fœtale (ETCAF)
Susan Astley, Ph.D.
Washington State Fetal Alcohol Syndrome Diagnostic & Prevention Network (FASDPN), États-Unis
Introduction
Le syndrome d’alcoolisation fœtale (SAF) est un syndrome de déficience congénitale permanent causé par la consommation d’alcool par la mère pendant la grossesse. Il est caractérisé par des retards de croissance, un ensemble caractéristique d’anomalies mineures du visage et des dysfonctionnements du système nerveux central (SNC).1 La prévalence estimée du SAF est de 1 à 3 naissances vivantes sur 10001 dans la population générale et elle monte jusqu’à 10 à 15/1000 dans les populations à haut risque telles que celle des enfants en familles d’accueil.2 Tous les sujets exposés à l’alcool et auxquels l’alcool a porté atteinte ne souffrent pas du SAF. Les atteintes neuropsychologiques sont présentes chez la plupart d’entre eux mais ne sont pas toujours accompagnées de manifestations physiques. Il est donc désormais admis que ce syndrome n’est qu’un trouble parmi un ensemble de troubles: l’ETCAF. Les diagnostics tels que le SAF, le syndrome partiel d’alcoolisation fœtale (PSAF), les troubles neurodéveloppementaux liés à l’alcool (TNLA), l’encéphalopathie statique associée à l’exposition prénatale à l’alcool (ES/EPA) et le trouble neurocomportemental lié à l’exposition prénatale à l’alcool (TN/EPA) font partie de l’ETCAF.1,3
Sujet
Bien que l’évocation des effets néfastes de l’alcool consommé par la mère sur le bébé date des temps bibliques,4,5,6 le terme SAF n’est apparu qu’en 1973.7-9,10,11 Des lignes directrices pour son diagnostic ont été développées et précisées davantage au cours des années 1970 et 1980,7,12,13,14 puis ont débouché sur la publication des recommandations de l’Institute of Medicine (IOM) en 1996.1 Malgré l’avancée importante que reflétaient ces recommandations, le comité de l’IOM : 1) continuait à penser que le diagnostic médical de SAF restait seulement dans le champ de compétences des dysmorphologistes et des généticiens cliniques et 2) établissait des lignes directrices intentionnellement générales et conceptuelles (théorie de la Gestalt) plutôt que spécifiques et opérationnelles (basées sur des cas définis).15,16 Par exemple, les lignes directrices portant sur le dysfonctionnement du SNC ne précisaient pas le nombre de zones devant être déficientes ni la sévérité de ces déficiences. Celles qui portaient sur le phénotype facial ne précisaient pas le nombre de caractéristiques devant être observées, ni la sévérité de chacune, ni les échelles de mesure à utiliser pour évaluer leur sévérité. Et l’introduction du terme TNLA allait à l’encontre du retrait du terme Effets de l’Alcool sur le Fœtus (EAF) qui avait eu lieu l’année précédente.17 Globalement, les lignes directrices de 1996 n’étaient pas assez spécifiques pour assurer l’exactitude du diagnostic (la capacité d’établir le diagnostic correct) et sa reproductibilité (la probabilité que deux cliniciens différents établissent le même diagnostic chez un patient donné).18
Problèmes
En l’absence d’une méthode diagnostique exacte et reproductible, les diagnostics ont continué à varier de façon considérable d’une clinique à l’autre.1,18,19 Sur le plan clinique, les erreurs de classification diagnostique conduisent à l’administration de soins inappropriés, à un risque accru d’incapacités secondaires20 et à des occasions manquées d’instaurer des mesures préventives.15,21,22 Sur le plan de la santé publique, les erreurs de classification diagnostique conduisent à des évaluations inexactes de la prévalence du syndrome.15 Ces estimations inexactes compromettent les efforts d’allouer des services sociaux, éducatifs et médicaux appropriés à cette population à haut risque et empêchent l’évaluation juste des outils de prévention. Enfin, sur le plan de la recherche, les erreurs de classification diagnostique réduisent la capacité à détecter des contrastes cliniquement significatifs entre les groupes et empêchent toute comparaison valable entre les résultats des différentes études.23
Contexte de la recherche
Pour surmonter les limites de l’approche gestaltiste centrée sur le médecin utilisée pour établir le diagnostic de l’ETCAF, le FASDPN a présenté en 1993 une approche appuyée par une équipe interdisciplinaire (médecin, psychologue, orthophoniste et ergothérapeute).24,25 Cette approche a été encadrée par un ensemble rigoureux de lignes directrices fondées sur des cas définis (Code diagnostique de l’ETCAF à quatre chiffres) en 1997.15,16 En bref, les quatre chiffres du Code à quatre chiffres reflètent le degré d’expression des quatre principales caractéristiques diagnostiques de l’ETCAF dans l’ordre suivant: 1) retards de croissance, 2) phénotype facial du SAF, 3) anomalies structurelles/fonctionnelles du SNC et 4) exposition prénatale à l’alcool (Fig. 1).15 Le degré d’expression de chaque caractéristique est indiqué sur une échelle à quatre niveaux, le chiffre « 1 » signifiant l’absence complète de la caractéristique et le chiffre «4» reflétant la présence forte de la caractéristique. Chaque niveau se base spécifiquement sur des cas définis. Les codes à quatre chiffres s’échelonnent de 1111 à 4444. Jusqu’à présent, les cliniques du FASDPN ont observé toutes les combinaisons du code, ce qui reflète la diversité des conséquences de l’exposition prénatale à l’alcool. Les codes à quatre chiffres qui caractérisent l’ETCAF peuvent être répartis en trois sous-groupes distincts et significatifs du point de vue clinique:
- SAF/PSAF (déficience neuropsychologique grave avec phénotype facial du SAF);
- ES/EPA (déficience neuropsychologique grave sans phénotype facial du SAF); et
- TN/EPA (déficience neuropsychologique modérée sans phénotype facial).23,26,27
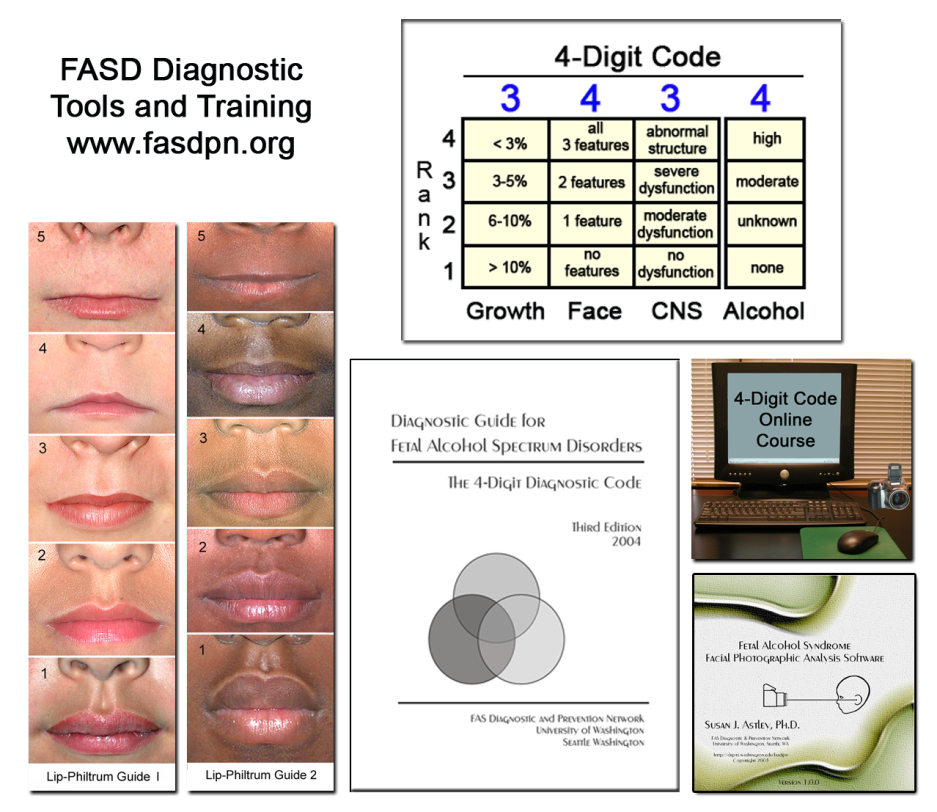
Figure 1. Code diagnostique de L’ETCAF à 4 chiffres: guide, outils et formation (www/fasdpn.org).
Questions clés pour la recherche
Il est nécessaire d’évaluer la qualité des lignes directrices au cours de leur élaboration, ainsi qu’après leur publication. Cette évaluation devrait être faite par le biais d’études empiriques publiées. Les mesures de la qualité sont la précision, la reproductibilité, la validité et le caractère pratique des lignes directrices.28 Les équipes diagnostiques devraient soumettre les lignes directrices du diagnostic de l’ETCAF qu’ils utilisent actuellement aux questionnements suivants:1,3,28-32
- Les lignes directrices sont-elles fondées sur des données probantes et élaborées à partir d’un échantillon suffisamment grand et représentatif de la population? L’évaluation de leur qualité avant leur publication doit faire partie des données probantes.
- Les lignes directrices appuient-elles une approche diagnostique interdisciplinaire?
- Les critères diagnostiques sont-ils basés sur des cas définis de SAF et couvrent-ils tous leurs aspects?
- Les outils diagnostiques maximisent-ils l’exactitude et la précision des mesures?
- Les signes qui caractérisent l’ETCAF (croissance, visage, SNC, exposition à l’alcool) ne sont pas simplement présents ou absents. Chaque signe se présente selon un continuum sur lequel on peut établir des distinctions cliniquement significatives. Les échelles de mesure et de classement des lignes directrices reflètent-elles ces continua?
- La validité d’un diagnostic de SAF repose entièrement sur le phénotype facial particulier du syndrome. Par conséquent, il faut que la sensibilité et la spécificité des critères du phénotype facial du SAF soient élevées (>90%) et confirmées empiriquement. Les caractéristiques faciales décrites dans les lignes directrices répondent-elles à ces exigences?
- Les lignes directrices identifient-elles des sous-groupes diagnostiques qui: a) sont cliniquement et statistiquement distincts les uns des autres, b) sont le reflet d’un continuum croissant d’anomalies neuropsychologiques et physiques et c) couvrent tout le continuum de l’ETCAF?
- La nomenclature diagnostique respecte-t-elle l’intégrité clinique?
- La validité des échelles utilisées pour mesurer et classer l‘exposition à l’alcool et ses conséquences est démontrée par leur capacité à détecter des corrélations statistiquement significatives du point de vue physiologique entre les conséquences physiques, les conséquences fonctionnelles et les niveaux d’exposition à l’alcool. Ces échelles permettent-elles: que les traits du visage prédisent les anomalies cérébrales? Que le fonctionnement neuronal soit corrélé à la structure neuronale? Que les sous-groupes diagnostiques correspondent à des profils particuliers d’exposition à l’alcool?
- Les lignes directrices sont-elles faciles à adopter dans la pratique clinique? Leur fonctionnalité ne devrait pas être privilégiée au détriment de leur précision et de leur exactitude. La formation doit être opportune, abordable, disponible pour tous et axée sur la compétence.
Résultats récents de la recherche
Les exemples ci-dessous montrent la façon dont le Code à quatre chiffres de l’ETCAF répond aux 10 critères.
- Les données probantes : Le Code à quatre chiffres a été mis au point à l’aide des dossiers médicaux de 1 014 patients (des nouveau-nés aux adultes, de toutes les races) diagnostiqués dans les cliniques du FASDPN dans l’état de Washington. Sa performance a été validée avant qu’il soit publié, à la fois avec une analyse empirique et avec un essai d’utilisation de deux ans par une équipe interdisciplinaire.15
- L’approche interdisciplinaire : Les lignes directrices requièrent la mesure et l’interprétation différentielle des conséquences physiques (croissance et dysmorphologie) et fonctionnelles (psychologiques, langagières, sensorimotrices), souvent dans un contexte social et environnemental complexe. Cela exige l’expertise d’une équipe interdisciplinaire.25,26
- Les cas définis et les outils de mesure : Tous les critères sont spécifiquement formulés et ont été opérationnalisés selon des cas définis. Par exemple, selon la définition de l’IOM, le phénotype facial du SAF serait un «profil caractéristique comprenant un rétrécissement de la fente palpébrale, une lèvre supérieure mince, l’aplatissement du sillon sous-nasal et du milieu du visage».1 De façon beaucoup plus précise, le Code à quatre chiffres définit à quel point les trois premières de ces caractéristiques doivent être courtes, fines et aplaties et fournit des outils (deux Guides sur les lèvres et le sillon sous-nasal et un logiciel d’analyse par photographie du visage des patients qui présentent un SAF33) afin d’obtenir une mesure exacte de ces caractéristiques et de les situer sur un continuum complet. Selon ce Code, le phénotype facial du SAF n’est pas simplement présent ou absent. L’importance de son expression est mesurée à l’aide d’une échelle à quatre points.15
- Le continuum de l’exposition et des conséquences : Toutes les caractéristiques de l’ETCAF sont mesurées et classées à l’aide d’échelles continues ou ordinales. La mesure des lèvres et du sillon sous-nasal se fait sur des échelles de Likert à cinq points. La croissance, les caractéristiques du visage, le dysfonctionnement du SNC et l’exposition prénatale à l’alcool sont classés selon des échelles à quatre points (Fig. 1). Même les sous-groupes diagnostiques (TN/EPA, ES/EPA et SAF/ETCAF) constituent trois groupes distincts aux déficiences physiques et fonctionnelles croissantes.15,23,26,27,34,35
- Spécificité du visage des cas de SAF : Le rang 4 du phénotype facial du SAF est sensible et spécifique au SAF et à l’exposition prénatale à l’alcool à plus de 95%.2,36,37
- Les sous-groupes diagnostiques distincts : les examens par IRM /SRM /IRMf 23,26,27,34,35 ont confirmé que les cas de TN/EPA, de ES/EPA et de SAF/PSAF constituent trois sous-groupes distincts sur le plan clinique, dont la gravité du diagnostic va croissant et dont les modalités d’exposition prénatale à l’alcool sont spécifiques. Par exemple, bien que les cas de SAF/PSAF et d’ES/EPA se manifestent par un dysfonctionnement grave et une réduction disproportionnée de la taille des noyaux caudés, seuls les SAF/PSAF présentent le phénotype facial complet du SAF, des lobes frontaux disproportionnellement plus petits, des taux de neurocholine significativement plus faibles et une exposition prénatale à l’alcool d’une durée et d’une fréquence significativement plus élevées. De plus, les cas d’ES/EPA manifestent un dysfonctionnement plus sévère que les cas de TN/EPA, ils ont des noyaux caudés disproportionnellement plus petits et ont été exposés à une quantité d’alcool significativement plus élevée, bien que ni eux ni les TN/EPA ne présentent le phénotype facial complet du SAF. Pour les cas de TN/EPA, l’IRM confirme une prévalence élevée d’anomalies neurostructurelles sous-jacentes même si le dysfonctionnement n’est que modéré.
- L’intégrité nomenclaturale : Les termes ES/EPA et TN/EPA remplacent les termes TNLA et EAF afin de documenter clairement les expositions prénatale à l’alcool et les conséquences pour chaque patient sans impliquer qu’un lien causal entre les deux a été confirmé ou réfuté.15,17,28,29
- La validité : Les études empiriques publiées2,15,23,26,27,34-37 mettent en évidence un vaste ensemble de liens physiologiquement convaincants entre les expositions et les conséquences. Par exemple: 1) Le visage prédit le cerveau: les volumes des zones cérébrales et le QI diminuent progressivement et significativement avec la hausse de l’intensité du phénotype facial du SAF (Classe 1 à 4). 2) Le fonctionnement neuronal est corrélé à la structure neuronale : l’échelle à trois points qui mesure le dysfonctionnement du SNC (Classe 1 = pas de dysfonctionnement, classe 2 = dysfonctionnement modéré, classe 3 = dysfonctionnement grave) est significativement associée à la réduction du volume des noyaux caudés.
- La facilité d’adoption en pratique : Les lignes directrices et les outils sont distribués de façon gratuite ou payante via le Web. La formation est en ligne, accréditée, peu dispendieuse et il est possible de la suivre entièrement en une seule fin de semaine.38
Lacunes de la recherche
L’adoption de lignes directrices diagnostiques rigoureuses administrées par des équipes interdisciplinaires2,3,15,23,26-28,34,35,37,39 a permis de surmonter les problèmes (soulignés plus haut) qui ont entravé au début l’établissement du diagnostic d’ETCAF. Il est temps à présent de centrer la recherche sur les interventions pour l’ETCAF.40
Conclusions
Le Code diagnostique de l’ETCAF à quatre chiffres est une approche numérique intuitive et logique permettant de documenter les conséquences et l’exposition à l’alcool. Il reflète la diversité et le continuum des déficits associés à l’exposition prénatale à l’alcool. Il offre un niveau substantiellement plus élevé de précision, d’exactitude et de validité que la méthode diagnostique Gestalt puisqu’il repose sur des échelles de mesure quantitatives, des définitions de cas spécifiques et un travail d’équipe interdisciplinaire.
Implications pour les parents, les services et les politiques
Les parents (830 en 13 ans) ont fait savoir qu’ils étaient très satisfaits de l’approche diagnostique interdisciplinaire du FASDPN utilisant le Code à quatre chiffres.26 Selon eux, la méthode était facile à comprendre et leur a fourni des informations qu’ils n’auraient pas pu obtenir ailleurs (99% recommanderaient cette clinique à d’autres personnes). Le modèle du FASDPN a aussi gagné le respect des prestataires de services de tout l’État. Les rapports diagnostiques fournissent les détails et la direction dont les prestataires ont besoin pour admettre les enfants aux services. Les parents des enfants qui souffrent du SAF/PSAF, de l’ES/EPA et de TN/EPA confirment qu’il leur est possible d’accéder aux interventions recommandées et d’en bénéficier.26 Le modèle interdisciplinaire et le Code à quatre chiffres ont été adoptés dans le monde entier, souvent mis en œuvre et soutenus par le biais de politiques législatives.26,41-44
Références
- Stratton KR, Howe CJ, Battaglia FC, eds. Fetal alcohol syndrome: Diagnosis, epidemiology, prevention, and treatment. Washington, DC: National Academy Press; 1996.
- Astley S, Stachowiak J, Clarren S, Clausen C. Application of the fetal alcohol syndrome facial photographic screening tool in a foster care population. Journal of Pediatrics 2002;141(5):712-7.
- Astley SJ. Diagnostic guide for fetal alcohol spectrum disorders: The 4-Digit Diagnostic Code. 3rd ed. Seattle, WA: University of Washington Publication Services; 2004.
- Goodacre K. Guide to the Middlesex Sessions Records 1549–1889. London, UK: Greater London Record Office, Middlesex Records; 1965.
- Royal College of Physicians of London. Royal College of Physicians of London annals. London, UK; 1726.
- Sullivan W. A note on the influence of maternal inebriety on the offspring. Journal Mental Science 1899;45:489-503.
- Jones KL, Smith DW. Recognition of the fetal alcohol syndrome in early infancy. Lancet 1973;2(7836):999-1001.
- Jones K, Smith D, Ulleland C, Streissguth A. Pattern of malformation in offspring of chronic alcoholic mothers. Lancet 1973;1:1267-71.
- Lemoine P, Harousseau H, Borteyni J, Menuet J. Les enfants de parents alcooliques: anomalies observées. A propos de 127 cas [The children of alcoholic parents: anomalies observed in 127 cases]. Quest Medicale 1968;8:476-82.
- Ulleland C. The offspring of alcoholic mothers. Annals New York Academy of Sciences 1972;197:167-9.
- Ulleland C, Wennberg R, Igo R, Smith N, eds. The offspring of alcoholic mothers. Jersey City, NJ: American Pediatric Society and Society for Pediatric Research; 1970.
- Clarren SK, Smith DW. The fetal alcohol syndrome. New England Journal of Medicine 1978;298(19):1063-1067.
- Rosett HL. A clinical perspective of the fetal alcohol syndrome. Alcoholism: Clinical and Experimental Research 1980;4(2):199-122.
- Sokol RJ, Clarren SK. Guidelines for use of terminology describing the impact of prenatal alcohol on the offspring. Alcoholism: Clinical and Experimental Research 1989;13(4)597-598.
- Astley SJ, Clarren SK. Diagnosing the full spectrum of fetal alcohol-exposed individuals: introducing the 4-digit diagnostic code. Alcohol and Alcoholism 2000;35(4):400-410.
- Astley SJ, Clarren SK. Diagnostic guide for fetal alcohol syndrome and related conditions: The 4-digit diagnostic code. 1st ed. Seattle, WA: University of Washington Publication Services; 1997.
- Aase JM, Jones KL, Clarren SK. Do we need the term “FAE”? Pediatrics 1995;95(3):428-430.
- Aase JM. Clinical recognition of FAS: difficulties of detection and diagnosis. Alcohol Health and Research World 1994;18(1):5-9.
- Chavez GF, Cordero JF, Becerra JE. Leading major congenital malformations among minority groups in the United States, 1981-1986. Morbidity and Mortality Weekly Report. Surveillance summaries: MMWR / Centers for Disease Control 1988;37(SS-03):17-24.
- Streissguth AP, Kanton J, eds. The challenge of fetal alcohol syndrome: Overcoming secondary disabilities. Seattle, WA: University of Washington Press; 1997.
- Astley SJ, Bailey D, Talbot T, Clarren SK. Fetal alcohol syndrome (FAS) primary prevention through FAS diagnosis: I. Identification of high-risk birth mothers through the diagnosis of their children. Alcohol & Alcoholism 2000;35(5):499-508.
- Astley SJ, Bailey D, Talbot T, Clarren SK. Fetal alcohol syndrome (FAS) primary prevention through FAS diagnosis: II. A comprehensive profile of 80 birth mothers of children with FAS. Alcohol & Alcoholism 2000;35(5):509-519.
- Astley SJ, Aylward EH, Olson HC, Kerns K, Brooks A, Coggins TE, Davies J, Dorn S, Gendler B, Jirikowic T, Kraegel P, Maravilla K, Richards T. Magnetic resonance imaging outcomes from a comprehensive magnetic resonance study of children with fetal alcohol spectrum disorders. Alcohol: Clinical and Experimental Research 2009;33(10):1-19.
- Clarren SK, Astley SJ. Development of the FAS diagnostic and prevention network in Washington State. In: Streissguth AP, Kanton J, eds. The challenge of fetal alcohol syndrome: Overcoming secondary disabilities. Seattle, WA: University of Washington Press; 1997:40-51.
- Clarren SK, Carmichael Olson H, Clarren SGB, Astley SJ. A child with fetal alcohol syndrome. In: Guralnick MJ, ed. Interdisciplinary clinical assessment of young children with developmental disabilities. Baltimore, MD: Paul H. Brookes Publishing Co; 2000: 307-326.
- Astley SJ. Profile of the first 1,400 patients receiving diagnostic evaluations for fetal alcohol spectrum disorder at the Washington State Fetal Alcohol Syndrome Diagnostic & Prevention Network. Canadian Journal of Clinical Pharmacology 2010;17(1):e132-64.
- Astley SJ, Olson HC, Kerns K, Brooks A, Aylward EH, Coggins TE, Davies J, Dorn S, Gendler B, Jirikowic T, Kraegel P, Maravilla K, Richards T. Neuropsychological and behavioral outcomes from a comprehensive magnetic resonance study of children with fetal alcohol spectrum disorders. Canadian Journal of Clinical Pharmacology. 2009;16(1):e178-e201.
- Astley SJ. Diagnosing fetal alcohol spectrum disorders. In: Adubato S, Cohen D, eds. Prenatal alcohol use and fetal alcohol spectrum disorders: Historical and future perspectives. Oak Park, IL: Bentham Publishers. In press.
- Astley SJ. Comparison of the 4-digit diagnostic code and the hoyme diagnostic guidelines for fetal alcohol spectrum disorders. Pediatric Review 2006;118(4):1532-45.
- Bertrand J, Floyd RL, Weber MK, O’Connor M, Riley EP, Johnson KA, Cohen E, eds. Fetal alcohol syndrome: Guidelines for referral and diagnosis. Atlanta, GA: Centers for Disease Control and Prevention; 2004.
- Chudley AE, Conroy J, Cook JL, Loock C, Rosales T, LeBlanc N, Public Health Agency of Canada’s National Advisory Committee on Fetal Alcohol Spectrum Disorder. Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis. Canadian Medical Association Journal 2005;172:S1-S21.
- Hoyme HE, May PA, Kalberg WO, Kodituwakku P, Gossage JP, Trujillo PM, Buckley DG, Miller JH, Aragon AS, Khaole N, Viljoen DL, Jones KL, Robinson LK. A practical clinical approach to diagnosis of fetal alcohol spectrum disorders: clarification of the 1996 Institute of Medicine criteria. Pediatrics 2005;115:39-47.
- Astley SJ. Fetal alcohol syndrome facial photograph analysis software. Version 1.0. Seattle, WA: University of Washington; 2003.
- Astley SJ, Aylward EH, Olson HC, Kerns K, Brooks A, Coggins TE, Davies J, Dorn S, Gendler B, Jirikowic T, Kraegel P, Maravilla K, Richards T. Functional magnetic resonance imaging outcomes from a comprehensive magnetic resonance study of children with fetal alcohol spectrum disorders. Journal of Neurodevelopmental Disorders 2009;1(1):61-80.
- Astley SJ, Richards T, Aylward EH, Olson HC, Kerns K, Brooks A, Coggins T, Davies J, Dorn S, Gendler B, Jirikowic T, Kraegel P, Maravilla K. Magnetic resonance spectroscopy outcomes from a comprehensive magnetic resonance study of children with fetal alcohol spectrum disorders. Magnetic Resonance Imaging 2009;27:760-78.
- Astley SJ, Clarren SK. A case definition and photographic screening tool for the facial phenotype of fetal alcohol syndrome. Journal of Pediatrics 1996;129:33-41.
- Astley SJ, Clarren SK. Measuring the facial phenotype of individuals with prenatal alcohol exposure: correlations with brain dysfunction. Alcohol and Alcoholism 2001;36(2):147-159.
- Astley SJ. Online course: (2004) FASD 4-digit diagnostic code. Disponible sur le site: http://depts.washington.edu/fasdpn/htmls/online-train.htm. Accédé le 9 février 2011.
- Astley SJ. Fetal alcohol syndrome prevention in Washington State: Evidence of success. Paediatric and Perinatal Epidemiology 2004;18:344-51.
- Bertrand J. Interventions for children with fetal alcohol spectrum disorders (FASDs): Overview of findings for five innovative research projects. Research in Developmental Disabilities 2009;30:986-1006.
- Mutch R, Peadon EM, Elliott EJ, Bower C. Need to establish a national diagnostic capacity for foetal alcohol spectrum disorders. Journal of Paediatric and Child Health 2009;45(3):79-81.
- New Jersey Task Force on Fetal Alcohol Disorders. The Governor’s Council on Prevention of Mental Retardation and Developmental Disabilities. Be in the kNOw: A 5-year strategic plan to prevent perinatal addictions in New Jersey. Trenton, NJ: The Governor’s Council on Prevention of Mental Retardation and Developmental Disabilities. New Jersey Task Force on Fetal Alcohol Disorders; 2007.
- State of Alaska. Department of Health and Social Services. Division of Behavioral Health. FASD diagnostic services provider agreement – AMENDED. Juneau, AK: Division of Behavioral Health. Department of Health and Social Services. State of Alaska. Form 06-5896 Provider Agreement (Rev6/05).
- State of Washington, Substitute Senate Bill 5688, Chapter 54, Laws of 1995, 54th Legislature, 1995 Regular Session, Fetal Alcohol Exposure Prevention, Effective Date: 7/23/95
Pour citer cet article :
Astley S. Évaluation clinique des sujets affectés par l’ensemble des troubles causés par l’alcoolisation fœtale (ETCAF). Dans: Tremblay RE, Boivin M, Peters RDeV, eds. O’Connor MJ, éd. thème. Encyclopédie sur le développement des jeunes enfants [en ligne]. https://www.enfant-encyclopedie.com/syndrome-dalcoolisation-foetale-saf/selon-experts/evaluation-clinique-des-sujets-affectes-par. Publié : Mars 2011. Consulté le 15 mai 2026.
Texte copié dans le presse-papier ✓